Os testículos são as gônadas sexuais dos homens, glândulas responsáveis pela produção de espermatozoides (espermatogênese), as células sexuais ou gametas com seus genes e do principal hormônio masculino, a testosterona, essencial nesse processo e responsável pelo desenvolvimento das características sexuais secundárias.
São formados durante o desenvolvimento intrauterino e estão abrigados na bolsa testicular, responsável por protegê-los e mantê-los na temperatura ideal para a espermatogênese, abaixo da corporal, que acontece nos túbulos seminíferos, estruturas enoveladas localizadas em cada lóbulo testicular.
Após a produção, são armazenados nos epidídimos, ductos em que amadurecem, e transportados aos ductos deferentes quando ocorre o estímulo sexual, incorporados aos líquidos produzidos pelas vesículas seminais, próstata e glândulas bulbouretrais formando o sêmen, lançados na uretra e expelidos pelo pênis.
Durante o desenvolvimento intrauterino, os testículos são fixados superiormente pelo cordão espermático, estrutura que abriga os ductos deferentes e fornece sangue para a região, e, inferiormente, pela bolsa testicular. A fixação inadequada, resulta em uma condição conhecida como deformidade de badalo, na qual eles se movimentam livremente na bolsa testicular, aumentando as chances de torção testicular.
A torção testicular ocorre quando o testículo gira em torno de seu próprio eixo, sobre o cordão espermático, interrompendo o fluxo sanguíneo. É considerada uma emergência médica, pode causar infertilidade masculina e a perda do testículo afetado.
As chances de salvar o testículo afetado são mais altas nas primeiras horas após o evento. A infertilidade, por sua vez, é consequência na maioria dos casos, porém ainda é possível ter filhos biológicos.
Mostramos, neste texto, como é feito o tratamento da torção testicular, para os homens que desejam ou não engravidar no momento, destacando os possíveis sintomas que alertam para o problema e diagnóstico. Acompanhe a leitura até o final e confira!
Quais são os sintomas da torção testicular e como é feito o diagnóstico?
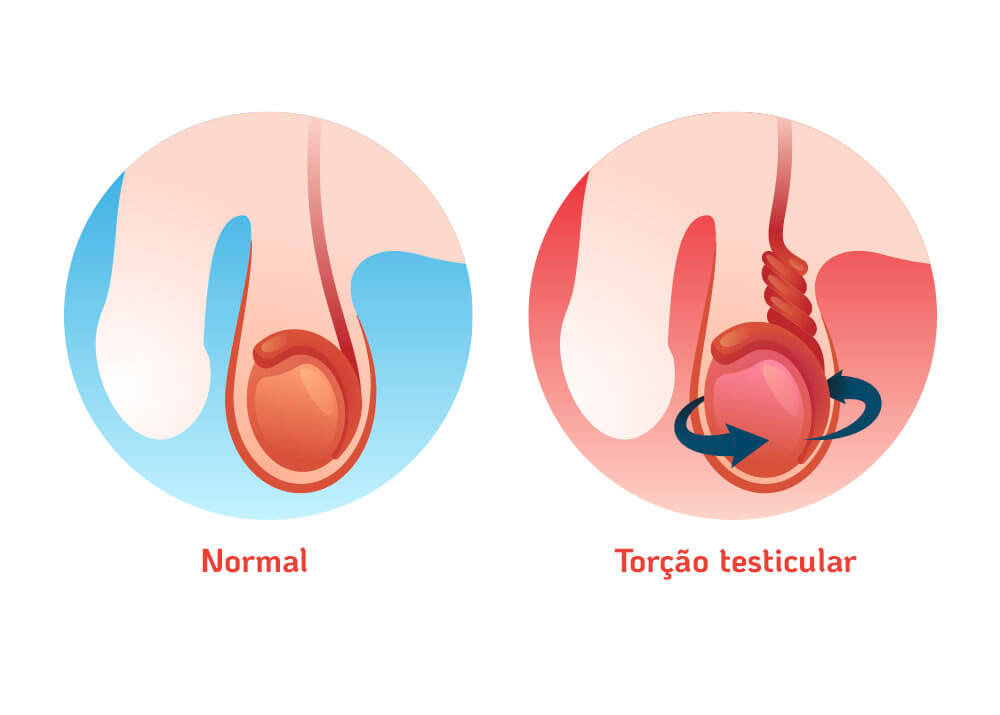
A torção testicular pode acontecer mesmo durante o sono, quando o corpo está em repouso e afeta o testículo esquerdo na maioria dos casos, embora também possa ser bilateral. Geralmente, é consequência de fatores genéticos ou provocada por traumas na região, como a prática excessiva de algumas atividades físicas, incluindo o ciclismo.
O principal sintoma que alerta para a torção testicular é a dor súbita e intensa, que já indica a necessidade de procurar uma emergência médica. Porém, outros também podem principalmente quando o tratamento não é imediato, como por exemplo:
- assimetria testicular;
- inchaço do testículo afetado;
- alterações na cor da bolsa testicular, como vermelhidão ou escurecimento;
- dor abdominal;
- micção urgente e frequente;
- náuseas e vômito;
- febre.
A torção testicular é diagnostica durante o exame físico, quando é feito o acolhimento dos sintomas e realizada a ultrassonografia testicular, que avalia o fluxo sanguíneo na região e o paciente é encaminhado imediatamente para o tratamento.
O tratamento tardio da torção testicular pode resultar em necrose, morte do tecido testicular, infertilidade e perda do testículo afetado.
Entenda como é feito o tratamento da torção testicular
O tratamento da torção testicular prevê a rotação manual do testículo afetado com posterior correção por cirurgia. As chances de salvar o testículo são maiores quando é realizado precocemente:
- em até 6 horas são de aproximadamente 98%;
- após 12h de 50%;
- após 24 horas abaixo de 10% e normalmente resulta na perda dos testículo afetado.
Mesmo quando a torção testicular é tratada precocemente o homem pode se tornar infértil. A falta de circulação sanguínea impede a oxigenação dos tecidos testiculares, interferindo na espermatogênese, provocando quadros de oligozoospermia, baixa concentração de espermatozoides no sêmen ou azoospermia, ausência total.
Homens que desejam ter filhos biológicos no momento em que o tratamento é realizado, podem contar com auxílio da reprodução assistida. A técnica indicada nesses casos é a fertilização in vitro com injeção intracitoplasmática de espermatozoide (FIV com ICSI), que reproduz em laboratório etapas importantes da gravidez, como a fecundação e o desenvolvimento inicial dos embriões.
Antes da fecundação, são coletadas amostras de sêmen e submetidas ao preparo seminal, técnica que capacita os espermatozoides por diferentes métodos, possibilitando a seleção dos melhores. Quando não estão presentes no sêmen, azoospermia, podem ser coletados por diretamente dos testículos ou epidídimos, selecionados pelo preparo seminal e usados na fecundação.
Durante a fecundação, cada espermatozoide é novamente avaliado por um microscópio de alta magnificação e depois de ter a saúde novamente avaliada é injetado diretamente no citoplasma do óvulo com auxílio de um micromanipulador de gametas, aumentando, dessa forma, as chances de sucesso quando há quadros de oligozoospermia.
Os embriões formados são acomodados em incubadoras, e podem ser transferidos ao útero em dois estágios de desenvolvimento, D3 ou clivagem, entre o segundo e terceiro dia ou no blastocisto, entre o quinto e sexto dia. O processo é acompanhado diariamente por um embriologista, que determina o mais adequado em cada caso.
A FIV é responsável pelo nascimento de milhares de crianças anualmente no mundo todo; os percentuais de sucesso gestacional são os mais altos da reprodução assistida. Siga o link e conheça em detalhes o tratamento com a técnica!
A gravidez é um processo complexo, que envolve diferentes elementos, por isso é comum várias dúvidas surgirem durante a tentativa de engravidar. Termos como gônadas, gametas, embrião, mórula, blastocisto, fecundação, nidação e eclosão, por exemplo, são frequentemente utilizados em referência ao processo, por profissionais de […]
Ler mais... Dr. Augusto Bussab | Reprodução Humana | WhatsApp
Dr. Augusto Bussab | Reprodução Humana | WhatsApp